Artrosi dell'anca
Che cos’è l’artrosi?
L’artrosi consiste nella progressiva degenerazione della cartilagine articolare che riveste la testa del femore e l’interno della cavità, detta acetabolo, che si contrappone ad essa. Nelle prime fasi dell’artrosi, lo strato di cartilagine perde la sua continuità o le sue caratteristiche fisiche (elasticità, lucentezza, regolarità). Negli stadi più avanzati, la cartilagine scompare in zone più o meno ampie e l’osso sottostante viene allo scoperto. Senza la protezione della cartilagine, l’osso reagisce diventando più duro e producendo delle escrescenze (osteofiti) che ne deformano il profilo. La membrana sinoviale diventa cronicamente infiammata e produce una maggiore quantità di liquido sinoviale che rigonfia l’articolazione. La capsula articolare s’irrigidisce e limita ulteriormente i movimenti.
L’artrosi dell’anca interessa soprattutto le persone che hanno più di 60 anni e, più frequentemente, il sesso femminile. Ne esistono diversi tipi ma, in generale, si possono considerare due grandi gruppi. Quello dell’artrosi primitiva, che non è dovuta a cause evidenti e quella secondaria, che è conseguenza di qualche altra patologia.
Quali sono le cause?
Traumi rilevanti subiti in passato, come fratture e lussazioni, portano frequentemente all’artrosi, perchè la cartilagine può danneggiarsi al momento dell’incidente. Oppure, un frattura guarita in posizione scorretta, può creare le premesse per un’usura progressiva della cartilagine.
Un’altra causa è l’osteonecrosi che provoca la degenerazione di una zona della testa del femore e, con il tempo, un danno a tutta l’articolazione.
L’artrosi dell’anca è più frequente tra le donne, anche perchè sono più predisposte dell’uomo alla displasia congenita dell’anca, vale a dire ad una conformazione imperfetta dell’articolazione. Questo porta, negli anni, alla comparsa di artrosi.
Quali sono i sintomi?
Il principale è il dolore all’inguine che può irradiarsi alla natica o lungo la coscia e, talvolta, fino al ginocchio. Nelle fasi iniziali, il dolore compare solo dopo uno sforzo o una lunga camminata. Con il procedere della malattia, è sufficiente che il paziente si metta in piedi e compia qualche passo. Nelle fasi più avanzate, il dolore può diventare continuo e disturbare il sonno. L’altro elemento caratteristico è la progressiva rigidità dell’articolazione, che impedisce al paziente di svolgere attività semplici come infilarsi le calze o le scarpe.
Diagnosi
Spesso è sufficiente esaminare una radiografia recente dell’anca per capire che il problema è l’artrosi. E’ però importante che il paziente riferisca i disagi che questa situazione comporta, perché questo è uno dei parametri su cui si basa l’ortopedico per decidere la terapia. Il medico inoltre, esaminerà l’anca per capire meglio se ci sono ancora margini per un trattamento conservativo o se, invece, non resti altra soluzione che un intervento chirurgico. Nei casi dubbi, potrebbe essere necessaria una Risonanza Magnetica per valutare meglio lo stato delle cartilagini ed escludere o confermare il sospetto di un’osteonecrosi.
Trattamento – conservativo
L’ortopedico probabilmente vi prescriverà uno o più dei seguenti trattamenti:
- Cambio di stile di vita come, ad esempio, riduzione del peso corporeo e del livello di attività
- Farmaci: condroprotettori (glucosamina, condroitin solfato, metil metansulfurnato) e anti-infiammatori
- Infiltrazioni di acido ialuronico
- Onde d’urto, magnetoterapia, elettrostimolazioni
- Fisioterapia: esercizi per recuperare la mobilità dell’anca, avere una postura più corretta ed irrobustire la muscolatura.
Trattamento – chirurgico
Debridement artroscopico: è una sorta di pulizia dell’articolazione. Consiste nell’asportare eventuali corpi mobili, regolarizzare le superfici cartilaginee danneggiate ed asportare eventuali lesioni del cercine cotiloideo. E’ una soluzione transitoria, destinata a guadagnare tempo nelle persone giovani nelle quali, appunto per l’età, si vuole cercare di arrestare o rallentare il processo degenerativo rinviando il più possibile un intervento chirurgico di protesi. Tuttavia, spesso la procedura si rivela efficace ed i risultati restano buoni per diversi anni.
Tecniche di stimolazione midollare: l’artroplastica per abrasione e le microfratture sono due procedure eseguite allo scopo di stimolare la formazione di un tessuto (fibrocartilagine) che sostituisca in qualche modo la cartilagine perduta.
Artroplastica per abrasione: quando ampie zone di cartilagine sono state asportate dal processo degenerativo, le superfici ossee venute allo scoperto si induriscono (sclerosi) e diventano relativamente prive di afflusso di sangue. Durante l’operazione il chirurgo “gratta” lo strato più superficiale dell’osso allo scopo di farlo sanguinare leggermente. In questo modo, nella sede della lesione con il sangue arrivano molte cellule staminali che iniziano a produrre un tessuto di riparazione.
Microfratture: il chirurgo asporta le zone più danneggiate delle superfici articolari, le regolarizza e poi, con uno strumento a punta, pratica numerosi piccoli fori sulle zone di osso denudato. Lo scopo è lo stesso della metodica precedente: favorire la formazione di un tessuto che sostituisca, in qualche modo, la cartilagine scomparsa.
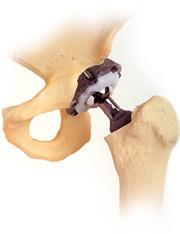
Protesi totale: una protesi è formata da 3 componenti. La prima è uno stelo metallico che viene inserito nel femore. Sullo stelo si applica una sfera di metallo o di ceramica, che ha la funzione di sostituire la testa del femore. La sfera si articola con una coppa (componente acetabolare o cotiloidea) che può essere di plastica o di metallo. In altri casi è composta da due parti: una esterna di metallo ed una interna di plastica o di ceramica.
Il chirurgo eseguirà un’incisione di 10-12 cm sulla parte laterale della coscia, quindi rimuoverà la testa femorale danneggiata. Con degli appositi strumenti asporterà il fondo usurato dell’acetabolo e lo renderà regolare, in modo che possa accettare la coppa acetabolare. Questa sarà inserita a pressione (non cementata) oppure fissata con cemento osseo. A questo punto, il chirurgo preparerà un alloggiamento nel femore in modo che possa accogliere con precisione lo stelo. Anche in questo caso, la fissazione potrà essere a pressione o con cemento. Una volta fissato lo stelo, si proveranno delle teste femorali di diversa misura, fino a trovare quella più soddisfacente che garantisca stabilità, ampia possibilità di movimento e corretta lunghezza dell’arto operato.
Endoprotesi: nei pazienti anziani che hanno subito una frattura del collo del femore, le possibilità di guarigione sono ridotte. Quindi, spesso si preferisce applicare una protesi per consentire la rapida mobilizzazione del paziente. L’intervento segue le stesse fasi appena descritte per la protesi totale, con la differenza che, se la parte acetabolare è in buone condizioni, ci si limita ad applicare la componente femorale. Questo anche allo scopo di rendere più veloce l’intervento e ridurre al minimo il sanguinamento, elementi importanti nei pazienti anziani ed in condizioni di salute compromesse.
Protesi di rivestimento: nei pazienti più giovani e con il femore in buone condizioni, si può utilizzare un semplice rivestimento metallico, senza cioè asportare la testa femorale. Questa sarà adeguatamente sagomata in modo da accogliere una calotta metallica fissata con cemento osseo. La parte dell’acetabolo sarà invece preparata in modo tradizionale (v. sopra).
Al fine di garantire la maggiore durata possibile alla vostra protesi, dovrete fare attenzione a mantenere un peso corporeo adeguato ed un apparato muscolare efficiente, nonché ad evitare o ridurre al minimo le sollecitazioni sulla protesi (attività fisiche pesanti o potenzialmente traumatiche).
Revisione
Sostituzione della protesi (o Intervento di Revisione). Nella malaugurata ma fortunatamente rara situazione in cui la protesi abbia dato dei problemi (infezione, usura e/o rottura del materiale, rigetto, dolore persistente ed inspiegabile), si dovrà procedere alla sostituzione di una o più parti della protesi. Però, prima di arrivare a questa decisione, l’ortopedico richiederà degli accertamenti che vanno dalla semplice radiografia, ad esami del sangue specifici, fino alla scintigrafia ossea. La scelta se sostituire una o più componenti si basa sulle condizioni che il chirurgo riscontrerà al momento dell’operazione.
Riabilitazione dopo l’intervento chirurgico
Debridement artroscopico: sarete in grado di camminare subito dopo l’operazione ma con l’ausilio di due stampelle. Il peso applicato sull’arto operato verrà aumentato gradualmente, fino ad abbandonare le stampelle nell’arco di 2-3 settimane. Gli esercizi riabilitativi saranno iniziati anch’essi dal primo giorno successivo all’intervento, per rinforzare la muscolatura e recuperare i movimenti dell’anca.
Tecniche di stimolazione midollare: il periodo di ospedalizzazione è di 1-2 giorni. Per almeno 6 settimane non sarà consentito di caricare sull’arto operato e quindi, sarà necessario utilizzare due stampelle per gli spostamenti. Dopo questo periodo, si tornerà a trasferire gradualmente il peso del corpo sull’arto. Gli esercizi riabilitativi saranno iniziati subito dopo l’operazione.
Protesi totale: la permanenza in ospedale va dai 7 ai 14 giorni. Durante questo periodo, un fisioterapista vi aiuterà a muovere la parte operata, ad alzarvi ed a ritornare al letto e vi insegnerà degli esercizi per rinforzare la muscolatura. Vi spiegherà poi quali movimenti eseguire e quali evitare nella vita quotidiana. Gli esercizi dovranno essere continuati anche una volta tornati a casa. Per le prime 6 settimane è consigliabile l’uso di due stampelle, aumentando gradualmente il peso applicato sull’arto operato. Durante questo periodo, sarà inoltre opportuno dormire con un cuscino tra le gambe e applicare un sedile di rialzo sui sanitari.
Endoprotesi e Protesi di rivestimento: valgono le stesse regole appena descritte per la protesi totale.